Antes de la pandemia había unas 2 mil 200 Unidades de Cuidados Intensivos (UCI’s). Las proyecciones más pesimistas preveían que México iba a necesitar hasta 15 mil UCI’s para atender a pacientes graves del nuevo coronavirus. A toda velocidad se han “reconvertido” desde clínicas hasta autódromos en “centros covid” para sumar poco más de 8 mil 400 UCI’s. En este texto se cuenta la reconversión hospitalaria del INER y el Centro Citibanamex, además de un hospital público de Villahermosa.
“El INER ahora es el Instituto Covid”, bromea Patricia Segura, Jefa del Departamento de Investigación en Hiperreactividad Bronquial del Instituto Nacional de Enfermedades Respiratorias (INER). El primero de abril cumplió 30 años trabajando en el instituto, al que considera su segunda casa. Hoy lo encuentra irreconocible. “Pareciera que nada está pasando adentro. Inclusive si caminas por los pasillos del hospital no se ve gente”.
Patricia vive a cien metros del INER, en una Unidad Habitacional para Investigadores de la Secretaría de Salud (Ssa). Dejó de ir a pie a su trabajo desde que lo designaron Centro covid en marzo de 2020. Todos los días se sube a su automóvil, un Kia híbrido, y conduce del estacionamiento frente a su casa hasta lo más profundo del estacionamiento del instituto. “Si pudiera lo metía hasta la oficina, porque tengo esa sensación de que el virus está afuera, de que hay gente que se pone muy mal”, cuenta.
En ese breve trayecto pasa frente a la entrada principal del INER, sobre Calzada de Tlalpan. Antes de la pandemia, esa calle estaba siempre llena de gente. Familiares de pacientes internados descansaban las piernas después de ocho o más horas sentados en la sala de espera. Vendedores de café, sándwiches y tortas ofrecían su mercancía en canastas. Jóvenes repartían volantes para venta de tanques de oxígeno o de servicios funerarios. Durante la Fase 3 de la epidemia y ya entrada la “nueva normalidad”, la banqueta permanece vacía. Solo hay policías que cuidan que nadie pase por ahí. No tiene caso que se presenten los familiares de los pacientes con covid-19, porque el parte médico solo se da vía telefónica.
La reconversión actual es la versión “reloaded, extendida, remasterizada” de lo que sucedió en el instituto hace 11 años con la influenza por el virus A/H1N1, explica la doctora Segura. Entusiasta de la ciencia ficción y la literatura fantástica, el escenario actual rebasa cualquier referencia distópica que pudiera imaginarse.
Su uniforme de trabajo ahora incluye forzosamente guantes y cubrebocas. Los trayectos cortos que ha caminado miles de veces dentro del instituto ahora le provocan ansiedad. “Es una tortura para mí. Llegó un momento en el que me di cuenta que estaba tratando de aguantar la respiración mientras caminaba. Todo el tiempo es como si tuviéramos físicamente el círculo de ‘no te me acerques’”.
Entre el miedo y las medidas de protección, todo el personal está encerrado en sus laboratorios, oficinas administrativas o áreas de atención hospitalaria. Acostumbrada a caminar por los jardines del INER, Segura ya no se desvía ni un centímetro del camino entre su coche y el laboratorio. Está sola porque envió a sus estudiantes de licenciatura, maestría y doctorado a trabajar en casa. No queda nadie en su oficina para intercambiar alguna conversación mientras transcribe casos de estudio.



Dentro del INER, todo gira alrededor de los pacientes covid y del personal médico que está en la primera línea de contacto. Todo el personal que no es indispensable para la atención hospitalaria trabaja desde casa. Algunos investigadores acuden diariamente al instituto para hacer guardias en apoyo a los equipos de atención clínica.
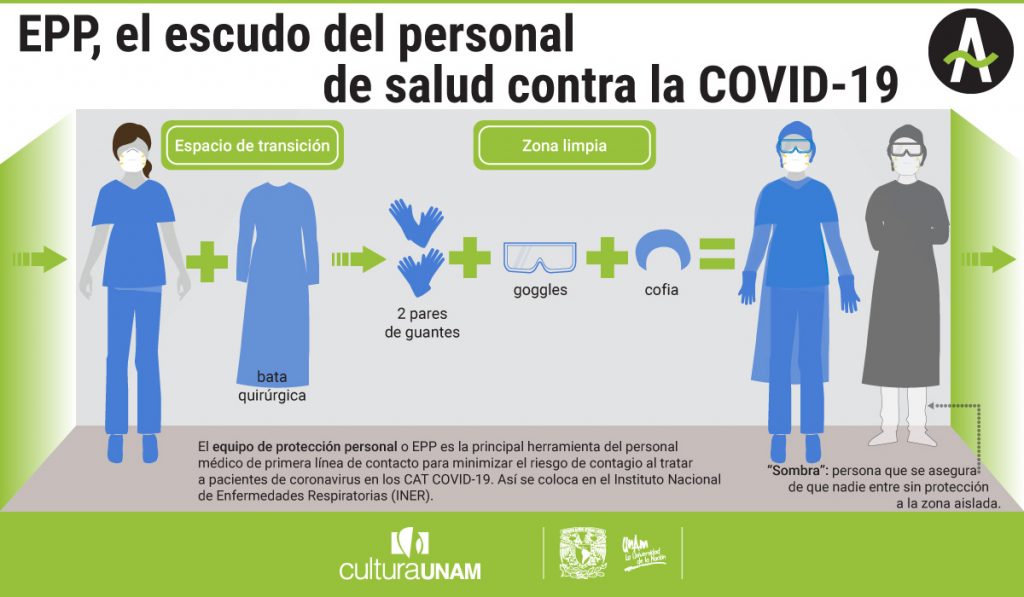
A la zona covid solo pueden ingresar papel y lápiz para apuntar la historia médica de cada paciente. El personal médico no puede quitarse el equipo de protección personal (EPP) para capturar la información, de modo que fotografían las hojas y las envían a la brigada de captura y análisis de datos, a la que pertenece la doctora Segura. “Hacemos bases de datos para ver qué medicamentos se están dando, quién llegó, cómo evolucionó”. Esta información es un punto de partida para buscar tratamientos contra la enfermedad.
Hay otras brigadas con tareas fundamentales. Los expertos en enfermedades infecciosas, bioseguridad y protección, se convirtieron en “sombras”. Ellos se aseguran de que nadie entre a la zona aislada —donde se encuentran los pacientes de coronavirus— sin estar protegido contra el contagio.
Si alguien necesita entrar a la zona covid debe pasar primero por un espacio de transición. Ahí deja todas sus pertenencias y cambia su ropa por una bata quirúrgica. Después entra a la “zona limpia”, donde se coloca el resto del EPP: doble guante, goggles, cofia. Nadie puede (ni debe) hacerlo solo. Su “sombra” atiende cada paso con mirada de halcón; es el último escudo antes de adentrarse en el campo de batalla.
Los investigadores que tienen un adiestramiento especial para el manejo de muestras peligrosas procesan muestras sospechosas de coronavirus en sus laboratorios de investigación. “Hacen pruebas de Reacción en Cadena de Polimerasa (PCR) hasta con los ojos cerrados”, bromea Patricia Segura, en referencia a la prueba RT-PCR, la más certera para diagnóstico de covid-19.
“Todo el hospital es una sala de terapia intensiva”
El INER fue el primer instituto nacional de salud en reconvertirse para atender a pacientes con covid-19. Ubicado en el sur de la Ciudad de México, confirmó el primer caso de SARS-CoV-2 en el país. Su preparación comenzó en enero, liderada por la jefa de cuidados intensivos, Carmen Hernández, quien también coordinó la reconversión hospitalaria de otros seis institutos y hospitales de especialidades a “centros Covid” y cinco institutos más a Centros “no Covid”, a los que se trasladó la atención médica ajena al coronavirus en la Ciudad de México.
A fines de abril, el INER alcanzó su máxima capacidad para atender pacientes críticos. Al momento de estas entrevistas, había más de cien personas intubadas en el instituto. “Todo paciente que ingresa, ingresa a cuidados críticos”, explica la doctora Hernández. “En este momento, todo el INER es una terapia intensiva”.
Todas las camas del hospital —repartidas en nueve áreas de atención médica— están dedicadas a pacientes que necesitan intubación. Es una medida agresiva, pero necesaria, en la que un tubo de plástico flexible baja por la tráquea del paciente para proveer ventilación mecánica a sus pulmones. Hay que sedar completamente al enfermo. En los primeros meses de la pandemia en México, solo sobrevivían dos de cada diez pacientes intubados. Para fines de mayo, la estadística indicaba la supervivencia de hasta cuatro de cada diez. No hay todavía una hipótesis médica clara acerca de esta disminución en la mortalidad de pacientes intubados.
* * *
Todos los inviernos desde 2009, el INER vive una versión light de la reconversión hospitalaria. El regreso estacional de la influenza provocada por el virus A/H1N1 ha entrenado al personal para la saturación de sus servicios. “Los simulacros de pandemia son una práctica común en el INER. Todos debemos saber cómo recibir a los pacientes, cómo se aíslan las zonas,” explica Patricia Segura. “Lo que pasó con la influenza nos marcó muchísimo”.
La influenza y el coronavirus son enfermedades diferentes, aunque ambas son agresivas y comparten algunas comorbilidades de riesgo, como la diabetes, la obesidad y males respiratorios crónicos. En los últimos dos años, el área de atención hospitalaria del INER se ha saturado principalmente por pacientes de influenza que llegan tan graves que, a pesar de la atención médica, no logran recuperarse. La saturación provoca un cuello de botella en el que los enfermos esperan hasta dos días para que se les asigne una cama de las 162 disponibles.
El INER ya no es el mismo ni por dentro ni por fuera. Se sumaron dos estructuras en el estacionamiento: un hospital de campaña de la Cruz Roja con 40 camas para atención a pacientes graves, y una clínica modular de diagnóstico que triplica la capacidad del instituto para atender consultas de valoración, de 200 diarias en la Fase 2 a 600 cada 24 horas en la Fase 3. Esto agiliza el diagnóstico, reduce la posibilidad de contagios durante el proceso y acorta tiempos de espera para la atención de pacientes que requieran hospitalización.
Al momento de la entrevista con Carmen Hernández, el plan de magna reconversión hospitalaria del INER estaba en proceso de aprobación por el gobierno federal. Ese movimiento sumaría 250 camas de terapia intensiva al instituto, con los insumos y personal suficientes para operarlas. “Llegaríamos al 2000 por ciento de nuestras camas habituales de terapia intensiva, normalmente durante el año están instaladas y funcionan 15”, dice Carmen Hernández.
Once días después de iniciada la “nueva” normalidad, el INER tenía una ocupación hospitalaria de entre 90 y 100 por ciento y el portal de datos de la Secretaría de Salud de la Ciudad de México registraba su capacidad para Cuidados Intensivos entre 50 y 89 por ciento. Esa misma semana, 200 trabajadores del instituto se manifestaron en la explanada del INER para reclamar a las autoridades que les entreguen el EPP suficiente para atender a los pacientes sin riesgo a contagiarse.

* * *
El ulular de las ambulancias y los motores de las carrozas fúnebres acompañan a la doctora Segura en su laboratorio dentro del INER. Están ahí cuando regresa a casa y se quita la bata y los zapatos para sanitizarlos, mientras su perro se acerca a jugar y ella no quiere ni tocarlo. Son el ruido de fondo en las clases que da por videoconferencia a sus estudiantes de una preparatoria privada del sur de la Ciudad de México. Suenan también mientras publica en Facebook una foto de su papá de 97 años, a quien no ha visto desde que empezó la pandemia para no arriesgarse a llevarle el virus. En esa realidad reconvertida hay un sonido de esperanza: el tañer de la campana de la vida, que anuncia el alta de los pacientes de covid-19 en el instituto.
Entre los 168 pacientes del INER que se han recuperado después del coronavirus está el doctor Inti Rodríguez López. El médico neumólogo forma parte de la Unidad de Urgencias del hospital y se contagió por su contacto con pacientes. Rodríguez estuvo intubado varios días, pero su propio equipo lo ayudó a recuperarse. En las redes sociales del instituto publicaron un video con mensajes de ánimo y apoyo a este joven médico. A finales de abril, el neumólogo salió por su propio pie. Antes de irse para continuar su rehabilitación en casa, Rodríguez López caminó hacia la campana plateada colgada frente al mural Por el derecho a respirar (2000), de Antonio Esparza, en los jardines del INER. Arrastrando un tanque de oxígeno móvil con puntas insertadas en sus fosas nasales, el doctor Inti Rodríguez hizo sonar la campana. Es la música más celebrada por todos los que se encuentran en el hospital: así suena un paciente dado de alta.
Reconversión hospitalaria: tapar los huecos del sistema de salud
Ningún país en el mundo estaba listo para enfrentar una pandemia. “Nos tiene que quedar muy claro que esto quebró el sistema de salud de Estados Unidos, de España, de Italia. Fracturó las capacidades de sistemas de salud grandes, fuertes y comprobados”, dice Carmen Hernández.
En México, una epidemia veloz y con alta tasa de contagio podría significar el desbordamiento del sistema de salud. En otras palabras: que no alcanzaran las camas de cuidados intensivos y los enfermos murieran en los pasillos o a las puertas de los hospitales. A dos semanas de que iniciara el regreso escalonado a la “nueva normalidad” y a pesar de que el país sigue sumando fallecimientos y casos de contagio, este escenario no ha sucedido a escala masiva.
Había muchos motivos para preocuparse por el tsunami de la pandemia. Por ejemplo, las comorbilidades que agravan a la covid-19. El 9 por ciento de los mexicanos vive con diabetes, alrededor del 25 por ciento de la población adulta del país es hipertensa y 70 por ciento padece sobrepeso. Al 15 de junio, siete de cada diez fallecimientos por coronavirus en México tenía al menos una de las tres afecciones, y la mitad combinaban dos de ellas.
Además, México llegó a la pandemia con un déficit de 200 mil médicos, una cifra que el presidente Andrés Manuel López Obrador había señalado desde julio de 2019, antes de la pandemia. El Instituto Mexicano del Seguro Social tuvo que contratar a 17 mil médicos generales para solventar su necesidad de atención clínica. Sin embargo, de acuerdo con el Sindicato Nacional de Trabajadores del Seguro Social (SNTSS), la institución no ha podido contratar a los especialistas que requiere para atender los casos más graves. Al cierre de esta edición, continuaban abiertas convocatorias para contratar a personal médico en distintas unidades hospitalarias públicas del país, incluidas las temporales como el Centro Citibanamex y el Autódromo Hermanos Rodríguez en la CDMX.
Antes de registrar el primer contagio en el país, había dos mil 187 camas para cuidados intensivos preparadas para recibir a pacientes de coronavirus en México. Tras la reconversión hospitalaria de 781 unidades de salud en todo el país, esta cantidad se cuadruplicó.
En su proyección más pesimista al inicio de la Fase 3, la Ssa calculó un tope de 15 mil pacientes con necesidad simultánea de terapia intensiva. Esta predicción no se cumple todavía y, al 16 de junio, estaba ocupado sólo el 39 por ciento de las 8 mil 424 camas disponibles para pacientes críticos.
La regionalización de la pandemia sugiere que algunos esfuerzos estatales no han sido suficientes. Mientras las cifras oficiales señalan que la Zona Metropolitana del Valle de México tiene todavía un 27 por ciento de disponibilidad de camas generales y un 37 por ciento de disponibilidad para cuidados intensivos, medios locales y usuarios de redes sociales documentan las dificultades para ingresar a pacientes graves en los hospitales ya saturados de la capital del país.
Tras dos semanas de “nueva normalidad”, había 26 mil 411 camas de hospitalización general a nivel nacional para atención a pacientes de coronavirus, con una ocupación de 46 por ciento. Alrededor de 900 de esas camas corresponden a la reconversión del subsistema de los Institutos Nacionales de Salud y Hospitales de Alta Especialidad, al que pertenece el INER.
La doble reconversión hospitalaria del Centro Citibanamex
Es fácil perder la noción del tiempo al interior de la Unidad Temporal covid-19 (UTC-19) del Centro Citibanamex, en el noroeste de la Ciudad de México. Este centro de convenciones transformado en hospital no deja entrar ni tantita luz a los bloques de atención clínica en los que aloja a 157 pacientes en proceso de recuperación por coronavirus. Su equivalente al Sol es un reloj enorme colocado en lo alto de una pared. “Los pacientes no saben si es de día, de noche, si llueve o no llueve. Se guían por el reloj”, cuenta Luisa, enfermera en esta unidad hospitalaria cuyo nombre fue cambiado para proteger su identidad. “No saben nada del exterior, la única ventaja es que sí les dejan tener su celular y hacen videollamadas con su familia”.
Luisa entró a trabajar a la UTC-19 a principios de mayo, un par de días después de que esta iniciara operaciones. Trabaja un turno y descansa dos días. Ya se acostumbró a llegar al hospital con el tiempo suficiente para el ritual de sanitización y protección que la espera entre la puerta y sus pacientes. En la entrada le checan la temperatura y la oxigenación; si presenta valores inusuales, la envían a servicio médico. Si todo está normal, pasa al checador y a que le entreguen su equipo de protección personal. “Te dan tu N95 y tus goggles; la N95 te marca bien feo la cara. Los de la terapia ya tienen la nariz devastada, ya casi se les ve el hueso”, cuenta. Después entra a un área de lockers donde puede guardar sus pertenencias —incluido su celular. Finalmente, se cambia en los vestidores y se forma para pasar a lavarse las manos e ir a saludar a sus pacientes.

* * *
No queda rastro de las bodas, graduaciones y expos que habitualmente ocupan los pasillos del Centro Citibanamex. Los 37 mil metros cuadrados de sus salones de exhibición ahora alojan cubículos de atención clínica. De las columnas de concreto dentro de las salas ocupadas cuelgan letreros que señalan las unidades B1, B2, B3 y B4, además de una sección administrativa, laboratorio y hasta un espacio de atención psicológica para pacientes. Al entramado preexistente de tuberías para agua y gas de este centro se sumaron 11 mil metros de ductos de cobre que distribuyen oxígeno a cada cama desde dos tanques externos con una capacidad de 35 mil galones.
Su transformación está inspirada en lo que hicieron en Europa y Asia para enfrentar la pandemia. En España, hospitales públicos vaciaron sus bibliotecas para tornarlas en Unidades de Cuidados Intensivos; también convirtieron hoteles enteros en clínicas de atención. En Londres se habilitó un auditorio como hospital de campaña y en Irán, un centro comercial. El gobierno chino levantó dos hospitales temporales en diez días cada uno, a las afueras de Wuhan, el epicentro de la pandemia.
“Cuando nos damos cuenta de lo que sucedió en China, empezamos a pensar en hacerlo también en México”, dice en entrevista Germán Fajardo, director de la Facultad de Medicina de la UNAM y encargado de coordinar la logística de la reconversión hospitalaria de este centro. El proceso costó 700 millones de pesos y fue financiado por 16 fundaciones —entre ellas la de Carlos Slim, Telmex, Telcel e Inbursa—. La Secretaría de Salud de la Ciudad de México tomó el control de la atención médica y el infectólogo Rafael Valdez funge como director del hospital.
En su primera etapa, la UTC-19 habilitó 234 camas de hospitalización general y ocho de terapia intermedia. Su función original era desahogar a otros centros médicos de personas que ya iban “de salida” en su proceso de recuperación; que solo necesitaban oxígeno, paracetamol para la fiebre o los medicamentos comunes de sus padecimientos crónicos. “Recibimos a los que ya no requieren un ventilador, ni una terapia especializada. Ellos pueden continuar su atención médica en ese hospital”, cuenta Fajardo.

Sus casos son canalizados desde otros centros de salud. De acuerdo con la página web de la Agencia Digital de Innovación Pública del Gobierno de la CDMX, para el 14 de junio, 18 hospitales públicos de la Zona Metropolitana del Valle de México se encontraban en estado crítico de ocupación, es decir, con menos del 10 por ciento de camas disponibles. Entre ellos estaban el Centro Médico 20 de noviembre, el Instituto Nacional de Nutrición y seis hospitales generales de zona.
Una segunda fase de la UTC-19 inició el 15 de junio y sumó 300 camas de hospitalización general y 20 de terapia intermedia a la disponibilidad hospitalaria capitalina. Esta región del país agrupa más del 50 por ciento de los casos activos de la pandemia. Al corte del 16 de junio, la Ciudad de México registraba tres mil 895 casos activos y 4 mil 821 fallecimientos por coronavirus.
* * *
La relativa tranquilidad de atender a pacientes estables duró mes y medio. “Mucha gente empezó a salir a la calle y el brote se hizo más grande”, explica Luisa, quien llegó a esta Unidad Temporal después de trabajar en la unidad crítica de un hospital público donde también veía a pacientes covid. “En los hospitales ya no hay cupo, así que ya se abrieron más camas de terapia intermedia y se va a abrir el área C ya para puros pacientes de terapia intensiva”.
Cada día ingresan a la UTC-19 más pacientes en estado delicado. Las enfermeras, repartidas en tres turnos, resienten el aumento en la carga laboral. “Hay guardias que me tocan cinco pacientes y estoy súper tranquila”, cuenta Luisa. “Pero hay otras que me tocan hasta ocho o nueve. Depende, porque así como llegan hay muchos que se dan de alta”.
Los equipos intercalan sus descansos: periodos de dos horas en los que comen una merienda (un jugo, un paquete de galletas y un sándwich, como almuerzo de autobús) para después descansar un rato en un área limpia. “Comes tu lunch en media hora y después te vas a un aula ahí cerca y descansas en unas sillas”, cuenta la enfermera. Aunque hay una zona de descanso en el Centro Citibanamex, está tan retirada de las unidades de atención clínica que el personal prefiere no perder los valiosos 20 minutos de sueño que les costaría caminar hasta allá.
Cuando llega la hora de marcharse, Luisa invierte su ritual de sanitización: lavarse las manos, quitarse la bata de seguridad y el EPP, cambiarse a su ropa normal, recoger sus pertenencias en el locker y salir a las áreas limpias del hospital temporal. Si tiene hambre, puede pasar al comedor por un servicio de desayuno, comida o cena. Una camioneta privada lleva a varios trabajadores al Metro Toreo y de ahí cada quien para su casa. La enfermera va tan cansada que ya una vez se quedó dormida y tuvo que regresar varias estaciones porque se pasó de su bajada. Cuando regresa a su hogar, dedica un día entero a “dormir y comer y dormir y comer”.
El Citibanamex está planeado para alcanzar una capacidad máxima de 854 camas hospitalarias y 36 de terapia intermedia. Entre el 30 de abril y el 15 de junio, la UTC-19 atendió a 517 pacientes y dio de alta a 320.
La ilusión de una nueva normalidad
El modelo de cuarentena se desgastó al tercer mes de confinamiento. Hugo López-Gatell, vocero de la Ssa en esta crisis, anunció que los futuros esfuerzos de mitigación tendrían un foco geográfico. La economía empezó a reactivarse, de manera escalonada, el 1 de junio.
El epidemiólogo también advirtió que este primer ciclo de coronavirus podría extenderse hasta octubre y coincidir con la temporada de influenza en el invierno. Para entonces, las unidades temporales hospitalarias de la Ciudad de México, situadas en el Centro Citibanamex y el Autódromo Hermanos Rodríguez ya no estarán disponibles o estarán a punto de cerrar. El Centro Citibanamex ya tiene eventos calendarizados para el mes de agosto (Expo Seguridad México y Expo Seguridad Industrial, del 18 al 20 de ese mes). Mientras que el contrato del IMSS para la reconversión hospitalaria del Autódromo inició el 13 de mayo y expirará el 31 de diciembre, de modo que sus 218 camas dejarían de estar disponibles en enero.

Al 15 de junio, México ya sobrepasaba las 18 mil muertes y registraba 21 mil 159 casos activos. La “nueva normalidad” empujará a que los hospitales den continuidad a otros problemas de salud. La capacidad hospitalaria volverá poco a poco a los números originales que hicieron necesaria la multiplicación de las camas y los ventiladores. ¿Cómo se sobrepondrá el sistema de salud público mexicano a un rebrote de coronavirus a finales de 2020 o principios de 2021? ¿Qué pasará con el personal médico contratado temporalmente para atender la emergencia?
“No sabemos si terminando nuestro contrato nos van a decir ‘sale, bye’ o si nos pedirán que nos quedemos más tiempo. Yo espero que sí, porque no tengo otro trabajo”, agrega Luisa, cuyo contrato como enfermera en el Centro Citibanamex vence a finales de julio. Está arriesgándose al contagio sin mayores prestaciones, sin seguro médico y sin certeza sobre el futuro. “Al principio me daba miedo contagiarme, pero al final de cuentas es trabajo y lo haces con vocación. Además, hay necesidad, ¿no?”.
Juan Graham, el centro de la reconversión hospitalaria en Tabasco
Cada vez que ingresa un paciente con sospecha o confirmación de covid-19 al Hospital Juan Graham, en Villahermosa, Tabasco, se dispara una alarma conocida por todo su personal. Hay una ruta trazada que lleva al paciente desde la entrada hasta un módulo aislado cuya ventilación no está conectada con el resto del edificio. Después de la urgencia, un equipo especializado sanitiza el camino por el que pasó el enfermo.
Reconvertido hace 11 años para atender la epidemia de influenza A/H1N1, el Hospital Regional de Alta Especialidad Dr. Juan Graham Casasús es el Centro covid más importante de Tabasco. Este hospital es un referente para los tabasqueños que no cuentan con seguridad social, es decir, el 65.2 por ciento de la población.
“Tienes que tomar tus medidas de seguridad, tienes que tomarte tu tiempo”, cuenta Cleo, una entre los mil doscientos trabajadores del Hospital Dr. Juan Graham que tienen las manos ocupadas con la emergencia actual. Es química clínica y ha tomado cientos de muestras para análisis ante sospechas de Covid-19.
“Nos han dicho que trabajemos con calma en el laboratorio”, dice. Su carga de trabajo ha disminuido, pero eso no significa que se reduzca su ansiedad. Como el hospital únicamente recibe pacientes de coronavirus, la variedad de pruebas que Cleo podría procesar es menor, pero de riesgo más alto. “Es más laborioso, de cuidado, llega un punto en que te estresas por miedo a contagiarte”.
A su uniforme habitual de “pijamas” (trajes de protección de cuerpo completo) y bata blanca le ha sumado cubrebocas, goggles, cofia, batas desechables. “Lo que escasea son los N95, por lo demás hemos contado con el apoyo de insumos. No sé más adelante”.
También le afecta la separación de sus seres queridos. “Lo sobrellevo horrible, casi no veo a mi familia. Así que estoy sola”, dice. Su hermana, que renta con ella en Villahermosa, tuvo que irse a vivir a otro lado mientras termina la crisis.

“Los problemas los acarreamos desde antes”
A lo largo de las tres fases de la estrategia federal contra el coronavirus, los gobiernos estatales tomaron el asunto en sus propias manos. Antes de que la Ssa anunciara la Jornada Nacional de Sana Distancia, algunas entidades ya activaban sus propias medidas de mitigación, incluida la reconversión hospitalaria.
El coronavirus no era la única amenaza que acechaba a Tabasco en marzo del 2020, aunque el número de contagios se propagó rápidamente por el estado. A la incomodidad del confinamiento se sumaron temperaturas de hasta 40°C, imposibles de amainar sin salir a “agarrar el fresco”, como se dice coloquialmente.
El 29 de marzo, el gobernador Adán Augusto López Hernández se convirtió en el segundo mandatario estatal contagiado con Covid-19. El primero de abril, su administración cerró los parques y complejos deportivos de Villahermosa hasta nuevo aviso y también implantó la “Ley seca” en el estado. Un mes más tarde, rumbo al Día de las Madres, el gobierno estatal decretó el cierre de todos los establecimientos comerciales (incluyendo actividades esenciales) durante los fines de semana subsecuentes. Para entonces, la tasa de incidencia de contagio en Tabasco era de 64.22 casos por cada cien mil habitantes. Este estado, gobernado por un político muy cercano al presidente de México, se convirtió en mayo en el segundo lugar nacional en tasa de mortalidad y el quinto en número de defunciones, con 220. Para el 20 de junio, sumaba más de 700 víctimas mortales.
Tabasco registró su primer caso de Covid-19 el 18 de marzo. El 31 de marzo, el estado contaba con 219 camas para atender a pacientes de coronavirus; 109 (la mitad) estaban en el Juan Graham. Para finales de abril, el municipio Centro, donde se localiza Villahermosa, era uno de los cuatro municipios con mayor número de casos de coronavirus en México. Para mediados de junio y con siete mil 593 casos de contagio acumulados, el estado era la tercera entidad más afectada por el virus, después de la Ciudad de México y el Estado de México.
Antes de reconvertirse, el hospital público más importante del estado tenía 156 camas de hospitalización; apenas en septiembre de 2019 eran solo 132 para millón y medio de tabasqueños sin seguridad social. El Juan Graham atiende a pacientes con enfermedades crónico-degenerativas y a casos de emergencia canalizados desde centros de salud, clínicas y hospitales de los 17 municipios del estado.
Las víctimas colaterales de la reconversión hospitalaria son los pacientes que no tienen coronavirus. “Ellos fueron trasladados a otra área, de extremo a extremo”, cuenta Cleo. “Se trata de no tener tantos pacientes, sólo quedarse con los casos covid”. Los que requieren hemodiálisis, por ejemplo, fueron referidos al Centro de Especialidades Médicas del Instituto de Seguridad Social del Estado (ISSET) de la Ceiba, a 15 minutos en auto, para seguir su tratamiento lejos de la covid-19.
Hay días en que la muerte parece acechar con más intensidad a este hospital. En los primeros días de mayo, circularon en redes sociales fotografías de una fila de carrozas fúnebres que ladeaba el estacionamiento del Juan Graham, esperando recoger a los fallecidos para llevarlos directo a la cremación. El 10 de mayo, el gobierno del estado amplió la capacidad hospitalaria del Juan Graham con dos anexos ubicados en su estacionamiento. Una es una “burbuja” con 40 camas de atención general y cuatro de terapia intensiva. La otra es un centro de recuperación integrado por seis domos interconectados que se unen al edificio principal del hospital a través de un túnel sanitizado.

“No se ha entrado a atender a un paciente sin equipo de protección”, cuenta en entrevista Candelaria, enfermera en la Central de Equipo y Esterilización (CEYE) del Hospital Juan Graham. En los primeros días de la reconversión hospitalaria, le tocó atender de forma directa a pacientes de coronavirus. El EPP le causó deshidratación y una sensación de asfixia, así que se cambió a un área donde también pudiera ayudar sin arriesgarse a la desoxigenación.
“Tenemos el equipo de protección adecuado. A lo mejor quisiéramos más de nuestras autoridades federales, sin embargo no hemos sufrido desabasto en este hospital”, agrega, después de dos meses y medio de la reconversión del hospital.
Incluso sin desabasto de EPP, más de 900 trabajadores de la salud se han contagiado de covid-19 en el estado. Aunque solo cinco por ciento de ellos ha requerido hospitalización, Tabasco es el tercer estado con más contagios y fallecimientos de personal médico por coronavirus (18, hasta el 29 de mayo). “Algo que deberían tener todos los hospitales son directivos que se preocupen por el personal, por el trabajador que es el que va a estar al frente en la atención de pacientes,” agrega Candelaria. “Toda esa disponibilidad que nosotros como trabajadores tenemos es parte muy importante porque finalmente son seres humanos a quienes tenemos que atender”.
* * *
Pese al alto índice de contagios y a las controversiales medidas restrictivas en Tabasco, a finales de mayo la disponibilidad de camas hospitalarias era de 62 por ciento, mientras que las camas con equipos de ventilación disponibles apuntaban un 67 por ciento.
Tabasco llegó a la “nueva normalidad” con una tasa de incidencia de 168.06 casos por cada cien mil habitantes. La alerta se mantiene aunque los establecimientos esenciales recuperaron el permiso para permanecer abiertos en fin de semana y la “Ley seca” terminó el 8 de junio (y volvió a implantarse, temporalmente, durante el fin de semana del Día del Padre).
El 3 de junio, Silvia Guillermina Roldán, secretaria de Salud de Tabasco, confirmó a medios locales que debido al elevado número de fallecimientos por coronavirus en la entidad ya se había hecho uso de un contenedor térmico estacionado afuera del Juan Graham para almacenar cadáveres previo a su cremación. Esta medida preventiva se ha aplicado también en hospitales de otros municipios y ciudades con altas tasas de defunción, como Mexicali, Toluca y la Ciudad de México.

Además del Hospital Juan Graham, la reconversión hospitalaria en Tabasco se extendió al Centro de Salud con Servicios Ampliados (CESSA) “Dr. Maximiliano Dorantes” en el municipio de Centro. También se implementó la estrategia en otros dos municipios del estado: Comalcalco (Hospital General “Dr. Desiderio Rosado Carbajal”) y Tenosique (Hospital Comunitario).
Para mediados de junio, Tabasco ya rebasaba las 700 muertes por coronavirus. La saturación hospitalaria se ha evitado en la entidad hasta el cierre de esta edición.
Al interior del Hospital Juan Graham, el personal médico y de laboratorio enfrenta el reto de la atención a pacientes covid con una mezcla de esperanza y miedo. “Hay que recordar que los problemas en los hospitales los acarreamos desde mucho antes, siempre ha faltado inversión en el sector salud”, dice Cleo. “Siento que sí vamos a poder. Va a ser complicado, en el sentido de que van a aumentar los casos. Pero vamos a salir”.
(Con información de Raúl Parra y Kenia Sotelo, becarios)
